Monthly Archives: Junho 2013
Tuberculose
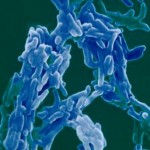 Saiba como controlar, curar e prevenir a tuberculose, uma das doenças que mais pessoas mata, por ano, em todo o mundo.
Saiba como controlar, curar e prevenir a tuberculose, uma das doenças que mais pessoas mata, por ano, em todo o mundo.
Morrem mais pessoas de tuberculose, em todo o mundo, do que de qualquer outra doença infecciosa durável. A tuberculose mata aproximadamente dois milhões de pessoas por ano, 98 por cento das quais em países em desenvolvimento. Um terço da população mundial encontra-se infectado pelo bacilo da tuberculose (bacilo de Koch). Apesar das dimensões que atinge, esta pandemia foi durante muito tempo esquecida pelos doadores internacionais. Em 1990, o fluxo total da ajuda externa para esta doença diminuiu para uns escassos 16 milhões de dólares por ano. Este facto levou a Organização Mundial da Saúde (OMS) a declarar a tuberculose como uma emergência mundial. Feita há dez anos atrás, esta declaração foi a primeira do género na história da OMS, tendo gerado um efeito positivo em várias áreas de actuação e junto de várias instituições e financiadores internacionais. Cerca de dez milhões de tuberculosos completaram com sucesso o tratamento ao abrigo da estratégia DOTS (Directly Observed Therapy Short-Course), uma das mais bem sucedidas iniciativas de saúde pública com baixos custos alguma vez implementada a nível mundial. Esta estratégia não só salvou muitas vidas como reduziu activamente a propagação da infecção. O número de países que já adoptaram e implementaram a estratégia DOTS (Portugal é um deles) atinge já mais de uma centena e meia, cobrindo mais de 60 por cento da população mundial. A Parceria Global para Combater a Tuberculose (Global Partnership to Stop TB), lançada pela OMS em 2000, cresceu rapidamente e inclui já mais de 250 organizações entre os seus membros. Estas organizações coordenaram os seus esforços em grupos de trabalho que se debruçaram sobre a expansão da DOTS, sobre a infecção conjunta de tuberculose e do vírus da imunodeficiência humana (VIH), sobre a tuberculose resistente a medicamentos múltiplos e a pesquisa sobre novos diagnósticos, remédios e vacinas para a tuberculose. Situação em Portugal Em Portugal, assiste-se a uma redução acentuada do nível endémico da tuberculose, directamente associada à melhoria dos índices de desempenho do Plano Nacional de Luta Contra a Tuberculose (PNT), com uma evidente redução da prevalência da resistência aos antibióticos específicos. Contudo, a situação é menos favorável nas grandes áreas urbanas de Lisboa, Porto e Setúbal, onde se concentra a maior parte dos casos registados no país e onde o ritmo de declínio é mais lento. Nestas áreas, incidem com particular intensidade os mais determinantes factores de risco, com consequente impacto negativo no sucesso terapêutico e no aumento da resistência aos fármacos. Em relação à União Europeia, Portugal é um dos países com maior incidência de casos notificados e com maior expressão dos aspectos que lhe conferem o carácter de infecção emergente. Estando em curso uma profunda reforma do sistema de saúde, importa alertar para a necessidade de salvaguardar a operacionalidade dos serviços dedicados à tuberculose, de forma a enfrentar com eficiência os quatro principais desafios do Plano Nacional de Luta Contra a Tuberculose:
- Implementação da estratégia global DOTS;
- Implementação dos tratamentos personalizados (estratégia DOTS-plus);
- Intervenção activa na comunidade para cura e detecção de novos casos;
- Plano de intervenção na co-infecção TB/VIH.
Em Portugal, dos serviços dedicados ao tratamento e prevenção da tuberculose, destacam-se os Centros de Diagnóstico Pneumológico. O que é a tuberculose? A tuberculose é uma doença infecciosa causada por um micróbio chamado “bacilo de Koch”. É uma doença contagiosa, que se transmite de pessoa para pessoa e que atinge sobretudo os pulmões. Pode também atingir outros órgãos e outras partes do nosso corpo, como os gânglios, os rins, os ossos, os intestinos e as meninges. Quais são os sintomas mais evidentes?
- Tosse crónica;
- Febre;
- Existência e persistência de suores nocturnos (dos que ensopam o lençol);
- Dores no tórax;
- Perda de peso, lenta e progressiva;
- Falta de apetite, anorexia, apatia completa para com quase tudo o que está à volta.
Como se transmite? A transmissão do micróbio da tuberculose processa-se pelo ar, através da respiração, que o faz penetrar no nosso organismo. Quando um doente com tuberculose tosse, fala ou espirra, espalha no ar pequenas gotas que contêm o bacilo de Koch. Uma pessoa saudável que respire o ar de determinado ambiente onde permaneceu um tuberculoso pode infectar-se. Note-se que um espirro de um doente com tuberculose projecta no ar cerca de dois milhões de bacilos. Através da tosse, cerca de 3,5 mil partículas são igualmente projectadas para a atmosfera. Todas as pessoas que entram em contacto com doentes tuberculosos podem ser contagiadas? Não. A maior parte das vezes o organismo resiste e a pessoa não adoece. Contudo, por vezes, o organismo resiste no momento, mas continua a albergar o micróbio, motivo pelo qual quando fragilizado por alguma outra doença, como a sida, o cancro, a diabetes ou o alcoolismo, acaba por não resistir. Os idosos têm também mais possibilidades de adoecer logo após estarem em contacto com um tuberculoso, ou seja, com o ar que este respira. Entre as pessoas que mais probabilidades têm de contrair esta infecção, contam-se os idosos, as crianças e as pessoas muito debilitadas por outras doenças. Todos os pacientes com tuberculose podem transmitir a doença? Não, apenas os doentes com o bacilo de Koch no pulmão e que sejam bacilíferos, isto é, que eliminem o bacilo no ar, através da tosse, espirro ou fala. Quem tem tuberculose noutras partes do corpo não transmite a doença a ninguém porque não elimina o bacilo de Koch através da tosse. Os doentes com tuberculose que já estão a ser tratados não oferecem perigo de contágio porque a partir do início do tratamento este risco vai diminuindo dia após dia. Quinze dias depois de iniciado o tratamento, é provável que o paciente já não elimine os bacilos de Koch. Que factores facilitam o contágio?
- Estar na presença de um doente bacilífero (aquele que elimina muitos bacilos através da tosse, dos espirros, da fala);
- Respirar em ambientes pouco arejados e nos quais há predominância de pessoas fragilizadas pela doença;
- Permanecer vários dias em contacto com doentes tuberculosos.
Como se previne? A prevenção é a arma mais poderosa e genericamente usada em todo o mundo. É feita através da vacina BCG (Bacilo de Calmette e Guérin), que é aplicada nos primeiros 30 dias de vida e capaz de proteger contra as formas mais graves de tuberculose. É, por isso, obrigatória e tomada por milhões de crianças em todo o mundo. Deve ainda tratar-se, o mais breve possível, os doentes com tuberculose, para que o contágio não prolifere, e procurar não respirar em ambientes saturados, pouco arejados e pouco limpos. A tuberculose tem cura? Sim. Se o doente seguir a prescrição do médico e as suas indicações, as oportunidades de cura atingem os 95 por cento. Mas para que assim seja, é fundamental não interromper o tratamento em hipótese alguma, nem mesmo se os sintomas desaparecerem. Como se trata? Quando alguém adoece por causa do micróbio da tuberculose e fica tuberculoso, o tratamento consiste na combinação de três medicamentos: rifampicina, isoniazida e pirazinamida. Este tratamento dura cerca de seis meses e deve ser sempre acompanhado pelo médico de família do seu centro de saúde. Em que situações é preciso internar um doente com tuberculose? Na maior parte dos casos, o tratamento deve ser ambulatório, ou seja, feito em casa e acompanhado no centro de saúde ou no hospital da área de residência do doente. Porém, se o diagnóstico não for feito no início da doença e os pulmões do doente ficarem gravemente afectados, inclusive originando outras complicações, o médico tem que observar o paciente e decidir se precisa do internamento. Nestas circunstâncias, as pessoas ficam muito fragilizadas e precisam de muito apoio. No caso de um doente com tuberculose noutras partes do corpo, cabe ao médico tomar a decisão. Quando o doente contrai uma meningite tuberculosa tem forçosamente de ser internado. A tuberculose mata? Sim. Se uma pessoa com tuberculose não recorrer aos serviços médicos competentes e se não for tratada atempada e convenientemente, a probabilidade de vir a morrer na sequência da tuberculose é muito elevada. Quando um doente abandona ou interrompe o tratamento que lhe foi prescrito, aumenta também a probabilidade de vir a morrer da doença, uma vez que possibilita o aparecimento de novos bacilos de Koch, resistentes aos medicamentos actualmente usados pelos médicos para o tratamento e controlo da tuberculose. Como se diagnostica? Se tossir consecutivamente durante cerca de três semanas, é recomendável que consulte o médico do centro de saúde da sua área de residência. Este médico pode pedir-lhe para fazer o exame do escarro ou baciloscopia e também uma radiografia ao tórax. Através dos resultados destes dois exames estará, então, em condições de avançar com o diagnóstico e encaminhá-lo para os serviços médicos competentes. Se for diagnosticada uma tuberculose, é necessário parar de beber e de fumar? Sim. Não é aconselhável, como se sabe, a associação entre medicamentos e bebidas alcoólicas. Podem até gerar-se outras complicações, como, por exemplo, o aparecimento de hepatite. É também desejável e necessário que o paciente pare de fumar, até porque isso melhorará a sua saúde como um todo e beneficiará a recuperação dos pulmões. Caso persistam dúvidas ou alguma impossibilidade por parte do paciente em seguir estas recomendações, aconselha-se conversar com o médico ou com o responsável de saúde do centro de saúde da sua área de residência. As grávidas podem ser tratadas com os medicamentos habituais para a tuberculose? Sim, pois os medicamentos costumam ser seguros. Mas também neste caso se aconselha a consulta e uma conversa com o médico assistente para esclarecimento de dúvidas, designadamente as que se relacionem com a saúde da mãe e do bebé.
Hepatite
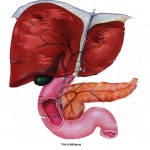 O que é a Hepatite?
O que é a Hepatite?
A hepatite é basicamente uma infecção no fígado . Existem vários tipos de hepatites e a gravidade da doença é variável em função disso e também dos danos já causados ao fígado quando a descobrimos. Dependendo do seu tipo a hepatite pode ser curada de forma simples, apenas com repouso, ou pode exigir um tratamento mais prolongado e algumas vezes complicado e que nem sempre leva à cura completa, muito embora consiga-se em muitos dos casos controlar e estagnar a evolução da doença.
As hepatites podem ser provocadas por bactérias, por vírus, entre os quais estão os seis tipos diferentes de vírus da hepatite (A, B, C, D, E e G ) e também pelo consumo de produtos tóxicos como o álcool, medicamentos e algumas plantas. Uma hepatite pode tornar-se crónica e pode evoluir para uma lesão mais grave no fígado ( cirrose ) ou para o carcinoma hepático ( cancro do fígado ) e em função disso provocar a morte. Mas, desde que detectadas, as hepatites crónicas podem ser acompanhadas, controladas e mesmo curadas.
Existem ainda as hepatites auto-imunes que são no fundo uma espécie de uma perturbação do sistema imunitário, que sem que se saiba ainda porquê, desenvolve auto-anticorpos que atacam as células do fígado, em vez de as protegerem. Os sintomas são pouco específicos, semelhantes aos de uma hepatite aguda, podendo, nas mulheres, causar alterações no ciclo menstrual. Esta hepatite, ao contrário da hepatite vírica, atinge sobretudo as mulheres, entre os 20 e os 30 anos e entre os 40 e os 60, pode transformar-se numa doença crónica.
Todos os tipos de hepatite exigem sempre uma visita a um médico-especialista e um acompanhamento adequado. Por vezes, ter hepatite não chega a ser um grande problema, já que o organismo possui defesas imunitárias que, em presença do vírus , reagem produzindo anticorpos, uma espécie de soldados que lutam contra os agentes infecciosos e os aniquilam. Mas infelizmente, em muitos casos, estes não são suficientes para travar a força do invasor e, então, é necessário recorrer a tratamentos antiviricos.
Há ainda muito a estudar nesta área, a investigação científica tem percorrido um bom caminho na luta contra a doença, tendo conseguido já elaborar vacinas contra as hepatites A e B, (que permitiram reduzir consideravelmente a sua propagação) e descobrir substâncias (como os interferões) que podem travar a multiplicação do vírus e constituir uma esperança de prolongamento de vida para muitos doentes. Estes tratamentos, contudo, são dispendiosos, apresentam diversos efeitos secundários que podem variar de paciente para paciente, algumas contra-indicações que impossibilitam ou atrasam a prescrição e nem sempre estão disponíveis nos países em desenvolvimento, que são as zonas mais afectadas.
Os vírus da hepatite podem ser transmitidos através da água e de alimentos contaminados com matérias fecais (hepatites A e E ), pelo contacto com sangue contaminado (B, C, D e G ) e por via sexual (B e D ). Os vírus têm períodos de incubação diferentes e, em muitos casos, os doentes não apresentam sintomas . As hepatites A e E não se tornam crónicas, enquanto a passagem ao estado crónico é bastante elevada na hepatite C , e comum na hepatite B, D e G, embora nesta última, a doença não apresente muita gravidade.
Ao contrário de outras doenças, os doentes com hepatite crónica, desde que esta tenha sido detectada antes de ter causado maiores danos hepáticos , podem ter um quotidiano muito próximo do normal, não tendo de ficar inactivos, isolados dos demais ou cumprir dietas rígidas, mas têm de conhecer as suas limitações e aprender a viver com a hepatite .
O Fígado é entretanto um órgão com grande capacidade regenerativa e esse é um aspecto favorável. Por outro lado, trata-se de um órgão que, via de regra, não apresenta sintomas externos de deterioração. Por isso muitas vezes os pacientes com hepatites só o descobrem já numa fase complicada da doença e dai também a importância de serem realizados rastreios que possibilitem a detecção do vírus no sangue ( no caso das hepatites virais).
As hepatites virais podem ser agudas ou crónicas. A maior parte das hepatites agudas curam-se, no entanto, algumas podem evoluir para hepatite crónica. Chama-se crónica à hepatite que não cura ao fim de 6 meses. Como já dissemos, a hepatite crónica pode dar origem a cirrose e, mais raramente, a cancro do fígado.As hepatites virais , na maior parte dos casos não apresentam qualquer sintoma, podem originar queixas semelhantes às da gripe, ou então causar cor amarelada dos olhos e da pele (icterícia), urina escura cor do vinho do Porto, falta de apetite, náuseas, vómitos, cansaço…. A maior parte das pessoas com hepatite crónica nunca teve qualquer sintoma, mas é possível saber se se tem hepatite, através de uma simples análise ao sangue. Não existe tratamento específico para a maioria das hepatites virais agudas, mas, como também já referimos, existe tratamento para as hepatites virais crónicas, que podem resultar na cura ou, na pior das hipóteses, no controlo da doença, dependendo do estágio em que foi descoberta.
As hepatites virais podem afectar qualquer ser humano, independentemente da idade, do sexo, da raça e do estrato sócio-económico. As hepatites virais são doenças frequentes, mas é possível a sua prevenção e mesmo a sua cura.
Fonte: http://www.soshepatites.org.pt/index.php?option=com_content&view=article&id=61&Itemid=75


 Follow
Follow


